quinta-feira, 28 de julho de 2011
Radiologia, física e concurso - RJ: Niterói - contratação temporária: prepare-se para ...
Radiologia, física e concurso - RJ: Niterói - contratação temporária: prepare-se para ...: "A entrega dos títulos na prefeitura de Niterói está uma verdadeira guerra. Filas intermináveis, informações desconexas. Na fila há funcioná..."
LEONARDO FLOR: CONTROLE DE QUALIDADE EM TOMOGRAFIA COMPUTADORIZAD...
LEONARDO FLOR: CONTROLE DE QUALIDADE EM TOMOGRAFIA COMPUTADORIZAD...: "Os CT´s estão sujeitos a todas as dificuldades de desalinhamento, descalibração e funcionamento defeituoso dos equipamentos de raios X conve..."
terça-feira, 26 de julho de 2011
Radiologia, física e concurso - RJ: Angra - contratação temporária
Radiologia, física e concurso - RJ: Angra - contratação temporária: "A denúncia feita ao Ministério Público sobre a contratação temporária em Angra dos Reis está sendo acompanhada pela defensoria do município...."
segunda-feira, 25 de julho de 2011
APENDICITE AGUDA


Sinônimos:
Apendicite aguda, apêndice, apêndice cecal
Apendicite aguda, apêndice, apêndice cecal
O que é?
Apendicite aguda é a inflamação do apêndice. O apêndice é uma estrutura vermiforme (em forma de verme) que sai da primeira porção do intestino grosso, de uma região denominada ceco. Tem comprimento variável, em torno de 10 centímetros, e localiza-se na parte inferior,do lado direito do abdome. O apêndice apresenta um canal em seu interior que se comunica com o intestino grosso, onde existem fezes semilíquidas. A apendicite é causada, habitualmente, por um pequeno bloco de fezes endurecidas (fecalito), que obstrui o apêndice ou por inflamação do tecido linfático que ricamente está presente nesta estrutura. A apendicite aguda é a causa mais frequente de dor abdominal aguda sendo tratada cirurgicamente como emergência e uso de antibióticos apropriados.
O que se sente?
A apendicite aguda, na sua forma típica, inicia com dor em torno do umbigo, acompanhada de náuseas e eventualmente vômitos. Horas depois, a dor localiza-se na parte inferior do lado direito do abdome, acompanhada por febre moderada e perda de apetite. A apendicite pode restringir-se ao órgão inflamado ou pode provocar sua ruptura. Quando isso acontece as defesas do organismo costumam bloquear a infecção em torno do apêndice originando um abscesso. Quando o organismo não bloqueia a infecção, o conteúdo da mesma espalha-se pelo abdome provocando um quadro grave de peritonite aguda. Nesta última circunstância haverá dor difusa intensa, febre alta e quadro tóxico grave, exigindo intervenção cirúrgica imediata e uso de antibióticos.
Apendicite aguda é uma doença que predomina na faixa etária de 15 aos 50 anos, mas pode ocorrer nos limites etários (crianças e idosos). Os sintomas descritos ocorrem numa situação típica, a mais habitual, mas é frequente que as manifestações da doença sejam bem diversas e que o diagnóstico possa se tornar difícil. Cabe sempre fazer diagnóstico diferencial, entre outros problemas, com cálculo urinário, outras doenças do intestino, cistos ovarianos e infecção pélvica na mulher.
Apendicite aguda é uma doença que predomina na faixa etária de 15 aos 50 anos, mas pode ocorrer nos limites etários (crianças e idosos). Os sintomas descritos ocorrem numa situação típica, a mais habitual, mas é frequente que as manifestações da doença sejam bem diversas e que o diagnóstico possa se tornar difícil. Cabe sempre fazer diagnóstico diferencial, entre outros problemas, com cálculo urinário, outras doenças do intestino, cistos ovarianos e infecção pélvica na mulher.
Como se faz o diagnóstico?
O diagnóstico de apendicite é feito pelo médico através dos sintomas de achados obtidos em cuidadoso exame clínico e por exames complementares. Entre esses estão: hemograma, Rx simples de abdome, ecografia, tomografia computadorizada, laparoscopia e exame comum de urina. O hemograma, geralmente, apresenta aumento no número total de glóbulos brancos (leucócitos). O exame comum de urina, quando normal, exclui doença do sistema urinário como passagem de cálculos ou infecção.
O Rx simples de abdômen, além de ajudar a excluir outros diagnósticos, pode demonstrar um fecalito na região do apêndice, bem como sinais que o intestino parou momentaneamente de funcionar. A ecografia é um exame indolor, não invasivo, que pode demonstrar aumento de volume do apêndice e a presença de abscesso. O apêndice nem sempre é visível à ecografia; essa circunstância não exclui apendicite. Serve também para descartar a presença de outras doenças, particularmente problemas pélvicos em mulheres.
Tomografia computadorizada é indicada quando os sintomas não são típicos, para diferenciar apendicite de outras doenças abdominais. É também utilizada quando a ecografia abdominal é inconclusiva e para diferenciar outras afecções abdominais. Quando, apesar de toda a investigação clínica, laboratorial e de exames de imagem permanece dúvida, pode se indicar laparoscopia. Esta é feita através da introdução de uma microcâmera que transmite imagens ampliadas do abdome para um monitor de televisão. Com a laparoscopia pode-se ver o apêndice, diagnosticar sua inflamação e eventuais complicações ocorrentes e, ao mesmo tempo, retirar o apêndice doente e drenar abscesso secundário à apendicite, quando presente.
O Rx simples de abdômen, além de ajudar a excluir outros diagnósticos, pode demonstrar um fecalito na região do apêndice, bem como sinais que o intestino parou momentaneamente de funcionar. A ecografia é um exame indolor, não invasivo, que pode demonstrar aumento de volume do apêndice e a presença de abscesso. O apêndice nem sempre é visível à ecografia; essa circunstância não exclui apendicite. Serve também para descartar a presença de outras doenças, particularmente problemas pélvicos em mulheres.
Tomografia computadorizada é indicada quando os sintomas não são típicos, para diferenciar apendicite de outras doenças abdominais. É também utilizada quando a ecografia abdominal é inconclusiva e para diferenciar outras afecções abdominais. Quando, apesar de toda a investigação clínica, laboratorial e de exames de imagem permanece dúvida, pode se indicar laparoscopia. Esta é feita através da introdução de uma microcâmera que transmite imagens ampliadas do abdome para um monitor de televisão. Com a laparoscopia pode-se ver o apêndice, diagnosticar sua inflamação e eventuais complicações ocorrentes e, ao mesmo tempo, retirar o apêndice doente e drenar abscesso secundário à apendicite, quando presente.
Como se trata?
Quando há suspeita firme do diagnóstico de apendicite aguda indica-se cirurgia, que é realizada sob anestesia geral. A operação é feita com incisão cirúrgica no abdômen inferior direito e retira-se o órgão enfermo. Ao haver também abscesso, faz-se drenagem. Atualmente, cada vez mais realiza-se a cirurgia por laparoscopia onde o procedimento operatório é o mesmo, com a diferença de que a incisão abdominal é bem menor.
A permanência hospitalar em apendicite aguda não complicada costuma ser curta, de um a três dias. Quando há abscesso a internação hospitalar será mais prolongada para administração de antibióticos endovenosos. Na eventualidade de peritonite difusa, felizmente rara, o tratamento será bem mais complexo, podendo haver risco de vida e permanência hospitalar bem mais prolongada, inclusive em Unidades de Tratamento Intensivo.
A permanência hospitalar em apendicite aguda não complicada costuma ser curta, de um a três dias. Quando há abscesso a internação hospitalar será mais prolongada para administração de antibióticos endovenosos. Na eventualidade de peritonite difusa, felizmente rara, o tratamento será bem mais complexo, podendo haver risco de vida e permanência hospitalar bem mais prolongada, inclusive em Unidades de Tratamento Intensivo.
Perguntas que você pode fazer ao seu médico
Como posso saber que estou com apendicite?
Quais são as causas mais comuns de apendicite?
Como será a cirurgia e o tratamento clínico?
Qual o risco de câncer associado a esta patologia?
Quais são as causas mais comuns de apendicite?
Como será a cirurgia e o tratamento clínico?
Qual o risco de câncer associado a esta patologia?
sábado, 23 de julho de 2011
Radiologia, física e concurso - RJ: Marinha - CAP
Radiologia, física e concurso - RJ: Marinha - CAP: "Abrem no próximo dia 01/08 as inscrições para o Corpo Auxiliar de Praças da Marinha do Brasil. São 3 vagas para técnico em radiologia e as ..."
LEONARDO FLOR: TOMOGRAFIA COMPUTADORIZADA (TC)
LEONARDO FLOR: TOMOGRAFIA COMPUTADORIZADA (TC): "ORIGEM DA PALAVRA TOMOGRAFIA Do Grego TOMUS = corte ou fatia Do Português, GRAFIA = escrita, estudo. Godfrey Hounsfield. No ano de 1..."
LEONARDO FLOR: EXERCÍCIO DE TOMOGRAFIA COMPUTADORIZADA I
LEONARDO FLOR: EXERCÍCIO DE TOMOGRAFIA COMPUTADORIZADA I: "1- O que é pixel? 2- O que é voxel? 3- O que é efeito de volume parcial? 4- Qual escala mede a densidade (atenua..."
LEONARDO FLOR: DUAL SOURCE CT
LEONARDO FLOR: DUAL SOURCE CT: "Uma das empresas pioneiras na área da tomografia cardíaca, a Siemens possui o SOMATOM Definition, o primeiro sistema de fonte dupla de image..."
LEONARDO FLOR: A UNIÃO DA RESSONÂNCIA MAGNÉTICA E A TOMOGRAFIA DE...
LEONARDO FLOR: A UNIÃO DA RESSONÂNCIA MAGNÉTICA E A TOMOGRAFIA DE...: "Biograph mMR, a primeira ressonância magnética molecular integrada do mundo com tecnologia de aquisição simultânea de imagens. Esta tecnolog..."
domingo, 10 de julho de 2011
terça-feira, 5 de julho de 2011
ANEURISMA DA AORTA ABDOMINAL

ANEURISMA DA AORTA ABDOMINAL
O que é?
Os aneurismas são definidos como uma dilatação localizada e permanente da parede arterial maior do que 50% do seu diâmetro normal. O termo ectasia é reservado para dilatações menores e difusas. Os aneurismas da aorta abdominal são mais freqüentes em homens numa proporção de 4:1 e verifica-se que em mais do que 50% dos pacientes a hipertensão arterial está presente. A incidência do aneurisma da aorta abdominal é de 30 a 66 casos por 1000 habitantes.
Como se desenvolve?
Os aneurismas derivam de um enfraquecimento da parede arterial, ou de uma solicitação anormal sobre um segmento desta parede, ou então de uma combinação desses fatores. Qualquer tipo de alteração da parede arterial quer congênita ou adquirida, que provoque enfraquecimento ou comprometa a resistência da parede arterial, pode se constituir no agente etiológico da formação do aneurisma em uma artéria.
A arteriosclerose é a causa mais freqüente dos aneurismas arteriais. A evolução da placa de ateroma para lesão estenosante (uma lesão que fecha a luz do vaso) é bem definida, no entanto a evolução para aneurisma não é bem clara.
O que se sente?
O aneurisma da aorta abdominal muitas vezes pode ser assintomático, sendo percebido durante um exame clínico ou através de exame complementar para investigar outra doença. O paciente pode referir uma pulsação no abdômen; na palpação percebe-se uma massa pulsátil. Pode o paciente referir um desconforto abdominal mal definido.
Na presença de dor abdominal de início agudo e de forte intensidade é possível que o aneurisma esteja em processo de rotura. No processo de rotura do aneurisma o paciente refere dor abdominal, podendo apresentar hipotensão severa.
Como se faz o diagnóstico?
Normalmente o aneurisma da aorta abdominal é detectado ao exame clínico de rotina quando tem em torno de cinco cm de diâmetro. O Rx simples de abdômen em perfil pode mostrar a calcificação da parede aneurismática, delineando o aneurisma em seus limites.
A ecografia abdominal, em virtude de sua inocuidade, baixo custo e resolutividade, tem sido o exame mais usado para o diagnóstico. A ecografia é usada para seguimento dos aneurismas, naqueles casos não operados.
A tomografia computadorizada proporciona imagens mais precisas que a ecografia, dando informações mais completas em relação aos limites, tamanho e localização do aneurisma.
A aortografia (arteriografia) também pode ser utilizada, porém não é um exame indispensável para todos os casos de aneurisma. Em alguns casos é um exame necessário para programação da cirurgia. No entanto não serve como exame de rotina; pode falhar na delimitação do aneurisma e até mesmo no diagnóstico.
A ressonância magnética proporciona uma ótima imagem para o diagnóstico do aneurisma, porém é um exame caro e presente em poucos centros médicos.
Como se trata?
Os aneurismas da aorta abdominal, quando não operados, podem apresentar complicações como a trombose aguda, embolia arterial, corrosão de corpo vertebral e compressão de estruturas vizinhas. Porém, a complicação mais freqüente e temida dos aneurismas é a ruptura. Em virtude basicamente da rotura, é indicada a cirurgia do aneurisma. Os aneurismas, em processo de ruptura ou expansão rápida, são sintomáticos e tem indicação cirúrgica indiscutível.
Os aneurismas assintomáticos têm indicação cirúrgica eletiva e obedecem a alguns critérios, como o risco de ruptura, risco da cirurgia e expectativa de vida do paciente. O risco de ruptura é basicamente relacionado ao diâmetro do aneurisma. Os aneurismas com dimensões maiores têm um risco mais elevado de rompimento.
A cirurgia consiste na retirada do aneurisma, com restabelecimento do fluxo arterial com uso de prótese (cirurgia convencional). Quando se usa a técnica endovascular, é colocada uma prótese internamente ao aneurisma, com exclusão do mesmo.
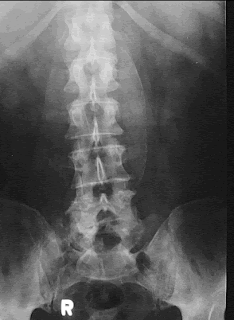
Técnica Ultilizada
Filme 35x43,Kv 73 com 25 Mas, foco 200ma observar o centro da imagem paciente em decubito dorsal foi um ABD SIMPLES........
sexta-feira, 1 de julho de 2011
Abcesso uterino(imagem de um abd demonstrando essa patologia)
 Um abcesso é uma acumulação de pus, geralmente causada por uma infecção bacteriana. Quando as bactérias invadem o tecido são, a infecção espalha-se por toda a área. Algumas células morrem e desintegram-se, deixando espaços nos quais se acumulam líquido e células infectadas. Os glóbulos brancos, os defensores do organismo contra a infecção, deslocam-se para aqueles espaços e, depois de engolirem as bactérias, morrem. A acumulação de glóbulos brancos forma o pus, uma substância cremosa que preenche a zona. À medida que o pus se deposita, o tecido são é deslocado. Por fim, esse tecido acaba por crescer à volta do abcesso até o rodear por completo; o organismo tenta desta forma impedir uma difusão maior da infecção. Se um abcesso se rompe para dentro, a infecção pode propagar-se quer para o interior do corpo, quer por baixo da pele, conforme o local onde se encontre o abcesso. Uma infecção bacteriana pode gerar um abcesso de formas várias. Por exemplo, uma ferida perfurante feita com uma agulha suja pode fazer chegar bactérias ao tecido subcutâneo. Por vezes as bactérias podem disseminar-se a partir de uma infecção noutra zona do organismo. Também as bactérias que normalmente vivem no corpo humano sem causar nenhum dano podem ocasionalmente provocar um abcesso. As possibilidades de este se formar aumentam se houver sujidade ou um corpo estranho na área infectada, se a zona de invasão bacteriana tiver um baixo afluxo sanguíneo (como sucede na diabetes) ou se o sistema imunitário do indivíduo se encontrar debilitado (como acontece na SIDA). Os abcessos podem surgir em qualquer parte do corpo, incluindo os pulmões (Ver secção 4, capítulo 42), a boca (Ver secção 8, capítulo 94), o recto (Ver secção 9, capítulo 103) e os músculos. São bastante frequentes na pele ou debaixo dela, especialmente na face.Sintomas e diagnósticoO local onde se situa um abcesso e o facto de interferir ou não com o funcionamento de um órgão ou um nervo determina os seus sintomas. Estes podem incluir dor espontânea ou à pressão, sensibilidade, calor, inchaço, vermelhidão e possivelmente febre. Se se formar imediatamente abaixo da pele, apresenta-se usualmente como um alto visível. Quando está prestes a rebentar, a sua parte central adopta uma cor esbranquiçada e a pele que o reveste torna-se mais fina. Um abcesso formado a grande profundidade aumenta de volume consideravelmente antes de provocar sintomas. Como passa desapercebido, é provável que a partir dele se dissemine a infecção por todo o organismo. Os médicos podem reconhecer facilmente um abcesso que se encontra sobre a pele ou por baixo da mesma, mas custa frequentemente detectar aqueles que se encontram na profundidade. Quando uma pessoa sofre deste tipo de abcessos, as análises de sangue revelam um número anormalmente elevado de glóbulos brancos. As radiografias, a ecografia, a tomografia axial computadorizada (TAC) ou a ressonância magnética (RN) são exames que podem determinar a sua posição e tamanho. Dado que os abcessos e tumores costumam causar os mesmos sintomas e produzir imagens semelhantes, é habitualmente necessário, para se chegar a um diagnóstico definitivo, colher uma amostra do pus ou então extirpar o abcesso cirurgicamente para o examinar ao microscópio.TratamentoMuitas vezes um abcesso cura-se sem tratamento ao rebentar e esvaziar o seu conteúdo. Em certos casos, ele desaparece lentamente sem rebentar, ao mesmo tempo que o organismo elimina a infecção e absorve os resíduos. Por vezes pode ficar uma elevação dura. Um abcesso pode ser puncionado e drenado com o objectivo de aliviar a dor e favorecer a cura. Para drenar um abcesso de grande dimensão, o médico deve abrir as suas paredes e libertar o pus. Depois da drenagem, se o abcesso for grande, deixa um amplo espaço vazio (espaço morto), que pode ser temporariamente tapado com uma gaze. Em certos casos, é necessário deixar drenos artificiais durante algum tempo (geralmente tubos finos de plástico). Como os abcessos não recebem sangue, os antibióticos não costumam ser muito eficazes. Depois da drenagem, podem ser administrados para evitar uma recidiva. Também se recorre a eles quando um abcesso propaga a infecção a outras partes do organismo. A análise laboratorial às bactérias presentes no pus ajuda o médico a escolher o mais eficaz.
Um abcesso é uma acumulação de pus, geralmente causada por uma infecção bacteriana. Quando as bactérias invadem o tecido são, a infecção espalha-se por toda a área. Algumas células morrem e desintegram-se, deixando espaços nos quais se acumulam líquido e células infectadas. Os glóbulos brancos, os defensores do organismo contra a infecção, deslocam-se para aqueles espaços e, depois de engolirem as bactérias, morrem. A acumulação de glóbulos brancos forma o pus, uma substância cremosa que preenche a zona. À medida que o pus se deposita, o tecido são é deslocado. Por fim, esse tecido acaba por crescer à volta do abcesso até o rodear por completo; o organismo tenta desta forma impedir uma difusão maior da infecção. Se um abcesso se rompe para dentro, a infecção pode propagar-se quer para o interior do corpo, quer por baixo da pele, conforme o local onde se encontre o abcesso. Uma infecção bacteriana pode gerar um abcesso de formas várias. Por exemplo, uma ferida perfurante feita com uma agulha suja pode fazer chegar bactérias ao tecido subcutâneo. Por vezes as bactérias podem disseminar-se a partir de uma infecção noutra zona do organismo. Também as bactérias que normalmente vivem no corpo humano sem causar nenhum dano podem ocasionalmente provocar um abcesso. As possibilidades de este se formar aumentam se houver sujidade ou um corpo estranho na área infectada, se a zona de invasão bacteriana tiver um baixo afluxo sanguíneo (como sucede na diabetes) ou se o sistema imunitário do indivíduo se encontrar debilitado (como acontece na SIDA). Os abcessos podem surgir em qualquer parte do corpo, incluindo os pulmões (Ver secção 4, capítulo 42), a boca (Ver secção 8, capítulo 94), o recto (Ver secção 9, capítulo 103) e os músculos. São bastante frequentes na pele ou debaixo dela, especialmente na face.Sintomas e diagnósticoO local onde se situa um abcesso e o facto de interferir ou não com o funcionamento de um órgão ou um nervo determina os seus sintomas. Estes podem incluir dor espontânea ou à pressão, sensibilidade, calor, inchaço, vermelhidão e possivelmente febre. Se se formar imediatamente abaixo da pele, apresenta-se usualmente como um alto visível. Quando está prestes a rebentar, a sua parte central adopta uma cor esbranquiçada e a pele que o reveste torna-se mais fina. Um abcesso formado a grande profundidade aumenta de volume consideravelmente antes de provocar sintomas. Como passa desapercebido, é provável que a partir dele se dissemine a infecção por todo o organismo. Os médicos podem reconhecer facilmente um abcesso que se encontra sobre a pele ou por baixo da mesma, mas custa frequentemente detectar aqueles que se encontram na profundidade. Quando uma pessoa sofre deste tipo de abcessos, as análises de sangue revelam um número anormalmente elevado de glóbulos brancos. As radiografias, a ecografia, a tomografia axial computadorizada (TAC) ou a ressonância magnética (RN) são exames que podem determinar a sua posição e tamanho. Dado que os abcessos e tumores costumam causar os mesmos sintomas e produzir imagens semelhantes, é habitualmente necessário, para se chegar a um diagnóstico definitivo, colher uma amostra do pus ou então extirpar o abcesso cirurgicamente para o examinar ao microscópio.TratamentoMuitas vezes um abcesso cura-se sem tratamento ao rebentar e esvaziar o seu conteúdo. Em certos casos, ele desaparece lentamente sem rebentar, ao mesmo tempo que o organismo elimina a infecção e absorve os resíduos. Por vezes pode ficar uma elevação dura. Um abcesso pode ser puncionado e drenado com o objectivo de aliviar a dor e favorecer a cura. Para drenar um abcesso de grande dimensão, o médico deve abrir as suas paredes e libertar o pus. Depois da drenagem, se o abcesso for grande, deixa um amplo espaço vazio (espaço morto), que pode ser temporariamente tapado com uma gaze. Em certos casos, é necessário deixar drenos artificiais durante algum tempo (geralmente tubos finos de plástico). Como os abcessos não recebem sangue, os antibióticos não costumam ser muito eficazes. Depois da drenagem, podem ser administrados para evitar uma recidiva. Também se recorre a eles quando um abcesso propaga a infecção a outras partes do organismo. A análise laboratorial às bactérias presentes no pus ajuda o médico a escolher o mais eficaz.Neuroimagem Revela alteracões
Áreas têm padrões diferentes de funcionamento quando comparadas às de indivíduos magros Pesquisa realizada no Laboratório de Sinalização Celular (Labsincel), da Faculdade de Ciências Médicas (FCM) da Unicamp, revela que algumas áreas do cérebro de pacientes obesos – sobretudo o hipotálamo, região envolvida no controle da fome e do gasto energético –, apresentam padrões distintos de funcionamento se comparadas às de indivíduos magros. Os resultados, referentes à pesquisa de doutoramento da aluna Simone van de Sande-Lee, foram publicados na conceituada revista norte-americana Diabetes. A descrição é inédita na literatura. O estudo foi realizado sob a orientação do professor Lício Augusto Velloso, do Departamento de Clínica Médica, e coorientado pelos docentes Fernando Cendes e Li Li Min, do Departamento de Neurologia.
Até algum tempo atrás, não se pensava em cérebro quando se falava em obesidade. Mas, nos últimos 15 anos, as pesquisas vêm mostrando que os caminhos que levam ao desenvolvimento da doença são, na verdade, bem mais complexos do que se imaginava e que, neles, o sistema nervoso central tem um papel fundamental. “O nosso conhecimento a esse respeito cresceu de tal forma que hoje nós acreditamos que a obesidade decorra, principalmente, de algum erro no processamento de informações que chegam ao sistema nervoso central”, explica Velloso.
Um dos hormônios centrais nesse processo é a leptina, produzido no tecido adiposo, e responsável por levar ao Sistema Nervoso Central a informação sobre a quantidade de energia que está sendo estocada. Quando essa comunicação fica comprometida, torna-se cada vez mais difícil controlar a ingestão de alimentos e o gasto de energia.
Segundo o pesquisador, entender que o cérebro passa a responder inadequadamente à leptina, tornando-se resistente a ela, porque ele está de certa forma lesado por uma inflamação, foi um avanço importante. “E essa inflamação é causada, principalmente, por um dos componentes da nossa alimentação: os ácidos graxos saturados, ou seja, as gorduras saturadas encontradas, por exemplo, na carne vermelha e no leite”, destaca, relembrando estudos anteriores do laboratório que abriram novas frentes de análise para os estudos na área. Em 2009, as pesquisadoras Marciane Milanski e Juliana Contin Moraes publicaram, sob a orientação de Velloso, dois artigos nos quais revelavam a influência dos ácidos graxos no funcionamento do hipotálamo de animais. Os estudos mostraram que as gorduras saturadas possuem propriedades moleculares que, ao ativar uma resposta inflamatória no hipotálamo, causam uma disfunção que, por sua vez, abre caminho para obesidade. Uma vez inflamado, o hipotálamo perde parte de suas funções, permitindo, assim, que ocorra um desequilíbrio entre a ingestão de alimentos e o gasto de energia e, quando prolongado, esse processo inflamatório pode levar à morte de neurônios – processo chamado de apoptose – que têm função central no controle do peso.Na opinião do professor Lício Velloso, a pesquisa feita por Simone van de Sande-Lee ajuda a elucidar aspectos importantes para a compreensão dos mecanismos que le vam ao desenvolvimento da obesidade, contribuindo com futuras pesquisas sobre o tratamento da doença. “Esse estudo é o primeiro passo na tentativa de se entender se os padrões que verificamos em modelos animais também podem ser encontrados em humanos e, simultaneamente, observar se é possível algum tipo de reversão nesse processo inflamatório”, aponta Velloso. “É o primeiro indício de que existe em humanos uma alteração funcional no hipotálamo e que, em pacientes obesos que perderam peso, isso se reverte parcialmente. É importante porque deixa claro que o alvo para se tratar a obesidade é mesmo o Sistema Nervoso Central, o que abre novas perspectivas terapêuticas, como o desenvolvimento de novas drogas, por exemplo”, enfatiza.Perda de pesoO estudo buscou entender de que forma a perda de peso poderia se relacionar com a funcionalidade do hipotálamo em pacientes obesos. Para tal, foram selecionados 13 pacientes com obesidade mórbida – que seriam submetidos à cirurgia bariátrica no Hospital de Clínicas da Unicamp, e 8 indivíduos magros, utilizados como grupo controle. O foco da pesquisa não estava nos efeitos da cirurgia em si, mas nos altos índices de perda de peso por ela proporcionados. “Nós escolhemos pacientes que seriam submetidos à cirurgia bariátrica porque nós queríamos observar possíveis modificações no padrão funcional que porventura viessem a ocorrer após perdas massivas de peso. E a perda proporcionada pela cirurgia gira em torno de 30% a 40% do peso inicial. Assim foi possível observar as diferenças de atividade cerebral no mesmo grupo de pacientes em dois momentos distintos, inicialmente muito obesos e depois significativamente mais magros”, explica Simone van de Sande-Lee. Como os estudos em humanos são diferentes dos realizados em modelos animais – pois não é possível avaliar diretamente o hipotálamo, região nobre e de difícil acesso no cérebro –, os pesquisadores precisaram recorrer a métodos indiretos que pudessem de alguma forma avaliar possíveis alterações na funcionalidade cerebral e optaram por estudar imagens de ressonância magnética funcional (RMf), obtidas antes e depois de os pacientes passarem pela cirurgia bariátrica. As imagens obtidas pelo método funcional são diferentes das disponibilizadas pela ressonância magnética convencional (RM). Isso porque, ao contrário das imagens convencionais, estáticas e congeladas no tempo – tradicionalmente utilizadas para se estudar alterações morfológicas no cérebro, como tumores, por exemplo – as imagens obtidas pela ressonância magnética funcional (RMf) são sequenciais. Por meio de um número bem maior de imagens, obtidas ao longo do tempo e em diferentes momentos, é possível montar algo parecido com um filme do cérebro em atividade e, assim, observar sua funcionalidade.
“As imagens revelaram que existe uma diferença nos padrões de atividade em algumas regiões do cérebro, principalmente no hipotálamo, entre indivíduos obesos e magros. Além disso, verificamos que após a perda de peso, os pacientes passaram a apresentar um padrão funcional mais próximo ao dos indivíduos magros”, ressalta Simone van de Sande-Lee. “Nós não sabemos até que ponto essa alteração pode ser revertida porque os pacientes não atingiram um peso semelhante ao dos magros. Nós não sabemos o que aconteceria se eles perdessem mais peso, se a reversão poderia ser completa. Este talvez seja um dos possíveis caminhos a serem seguidos mais adiante”, aponta a autora.
Para avaliar o funcionamento do cérebro durante a captação das imagens, os pacientes foram estimulados com glicose. Logo após a ingestão do nutriente a atividade neuronal cresceu rapidamente em todos os grupos (magros, obesos antes e depois da cirurgia), mas, depois de algum tempo, padrões distintos foram observados.“Nós observamos que a atividade neuronal do obeso, antes da cirurgia, logo cai; a do magro, se mantém estável; e a do obeso, depois da cirurgia, fica entre esses dois padrões. A interpretação mais plausível para esses dados é a de que no período subsequente ao estímulo com glicose, ou seja, um estímulo que mimetiza ou reproduz a alimentação, o indivíduo magro mantém a atividade neuronal, como se ele estivesse com a sensação de saciedade; o obeso antes da cirurgia, perde-a rapidamente, e volta a ter fome num período curto de tempo; e o paciente que perdeu peso, massivamente, apresenta uma atividade intermediária. Ele recupera parcialmente esse controle sobre a saciedade”, descreve Velloso.CitocinasAlém da ressonância magnética funcional, foi utilizada ainda a análise do líquido cefalorraquidiano (LCR), coletado também antes e depois da cirurgia bariátrica, a fim de verificar a concentração de citocinas e outros marcadores de inflamação. As citocinas, que podem ser classificadas como pró-inflamatórias e anti-inflamatórias, são substâncias produzidas pelo sistema imune e têm a função de participar tanto da indução como do controle de um processo inflamatório. “O objetivo inicial da pesquisa era encontrar evidências do processo inflamatório que já havia sido observado em modelos animais, mas em razão dos métodos disponíveis atualmente, não foi possível detectar a presença de citocinas pró-inflamatórias. Mas nós encontramos um aumento de citocinas anti-inflamatórias após a perda de peso, o que sugere que existia inflamação no sistema nervoso central anteriormente”, assinala a pesquisadora Simone van de Sande-Lee. Diabetes Segundo Velloso, a pesquisa realizada por Simone van de Sande-Lee é importante ainda porque abre caminho para novas perspectivas e frentes de análise também em relação ao diabetes. “Sabemos que o hipotálamo também tem um papel central no metabolismo de glicose. Um dos próximos passos seria observar, por exemplo, se há diferenças no padrão de funcionamento do hipotálamo entre pacientes obesos diabéticos e pacientes obesos não diabéticos”, adianta. Dados internacionais demonstram que a principal causa de diabetes no mundo é obesidade. Cerca de 80% das pessoas que têm diabetes tipo 2 desenvolvem a doença em decorrência da obesidade.Um dos principais problemas de saúde pública da atualidade, a obesidade traz consigo, além de repercussões sociais e psicológicas, uma série de outras doenças como hipertensão, aterosclerose, doenças hepáticas e pulmonares, e alguns tipos de câncer, como os de fígado, estômago e esôfago, por exemplo. Para entender um pouco mais sobre este assunto, assista à palestra Obesidade em 3 atos, proferida pelo professor Lício Augusto Velloso no projeto
“Aulas Magistrais” disponível no link no site da Pró-Reitoria de Graduação (PRG) da Unicamp.FONTE: Jornal da UNICAMPhttp://www.unicamp.br/
Até algum tempo atrás, não se pensava em cérebro quando se falava em obesidade. Mas, nos últimos 15 anos, as pesquisas vêm mostrando que os caminhos que levam ao desenvolvimento da doença são, na verdade, bem mais complexos do que se imaginava e que, neles, o sistema nervoso central tem um papel fundamental. “O nosso conhecimento a esse respeito cresceu de tal forma que hoje nós acreditamos que a obesidade decorra, principalmente, de algum erro no processamento de informações que chegam ao sistema nervoso central”, explica Velloso.
Um dos hormônios centrais nesse processo é a leptina, produzido no tecido adiposo, e responsável por levar ao Sistema Nervoso Central a informação sobre a quantidade de energia que está sendo estocada. Quando essa comunicação fica comprometida, torna-se cada vez mais difícil controlar a ingestão de alimentos e o gasto de energia.
Segundo o pesquisador, entender que o cérebro passa a responder inadequadamente à leptina, tornando-se resistente a ela, porque ele está de certa forma lesado por uma inflamação, foi um avanço importante. “E essa inflamação é causada, principalmente, por um dos componentes da nossa alimentação: os ácidos graxos saturados, ou seja, as gorduras saturadas encontradas, por exemplo, na carne vermelha e no leite”, destaca, relembrando estudos anteriores do laboratório que abriram novas frentes de análise para os estudos na área. Em 2009, as pesquisadoras Marciane Milanski e Juliana Contin Moraes publicaram, sob a orientação de Velloso, dois artigos nos quais revelavam a influência dos ácidos graxos no funcionamento do hipotálamo de animais. Os estudos mostraram que as gorduras saturadas possuem propriedades moleculares que, ao ativar uma resposta inflamatória no hipotálamo, causam uma disfunção que, por sua vez, abre caminho para obesidade. Uma vez inflamado, o hipotálamo perde parte de suas funções, permitindo, assim, que ocorra um desequilíbrio entre a ingestão de alimentos e o gasto de energia e, quando prolongado, esse processo inflamatório pode levar à morte de neurônios – processo chamado de apoptose – que têm função central no controle do peso.Na opinião do professor Lício Velloso, a pesquisa feita por Simone van de Sande-Lee ajuda a elucidar aspectos importantes para a compreensão dos mecanismos que le vam ao desenvolvimento da obesidade, contribuindo com futuras pesquisas sobre o tratamento da doença. “Esse estudo é o primeiro passo na tentativa de se entender se os padrões que verificamos em modelos animais também podem ser encontrados em humanos e, simultaneamente, observar se é possível algum tipo de reversão nesse processo inflamatório”, aponta Velloso. “É o primeiro indício de que existe em humanos uma alteração funcional no hipotálamo e que, em pacientes obesos que perderam peso, isso se reverte parcialmente. É importante porque deixa claro que o alvo para se tratar a obesidade é mesmo o Sistema Nervoso Central, o que abre novas perspectivas terapêuticas, como o desenvolvimento de novas drogas, por exemplo”, enfatiza.Perda de pesoO estudo buscou entender de que forma a perda de peso poderia se relacionar com a funcionalidade do hipotálamo em pacientes obesos. Para tal, foram selecionados 13 pacientes com obesidade mórbida – que seriam submetidos à cirurgia bariátrica no Hospital de Clínicas da Unicamp, e 8 indivíduos magros, utilizados como grupo controle. O foco da pesquisa não estava nos efeitos da cirurgia em si, mas nos altos índices de perda de peso por ela proporcionados. “Nós escolhemos pacientes que seriam submetidos à cirurgia bariátrica porque nós queríamos observar possíveis modificações no padrão funcional que porventura viessem a ocorrer após perdas massivas de peso. E a perda proporcionada pela cirurgia gira em torno de 30% a 40% do peso inicial. Assim foi possível observar as diferenças de atividade cerebral no mesmo grupo de pacientes em dois momentos distintos, inicialmente muito obesos e depois significativamente mais magros”, explica Simone van de Sande-Lee. Como os estudos em humanos são diferentes dos realizados em modelos animais – pois não é possível avaliar diretamente o hipotálamo, região nobre e de difícil acesso no cérebro –, os pesquisadores precisaram recorrer a métodos indiretos que pudessem de alguma forma avaliar possíveis alterações na funcionalidade cerebral e optaram por estudar imagens de ressonância magnética funcional (RMf), obtidas antes e depois de os pacientes passarem pela cirurgia bariátrica. As imagens obtidas pelo método funcional são diferentes das disponibilizadas pela ressonância magnética convencional (RM). Isso porque, ao contrário das imagens convencionais, estáticas e congeladas no tempo – tradicionalmente utilizadas para se estudar alterações morfológicas no cérebro, como tumores, por exemplo – as imagens obtidas pela ressonância magnética funcional (RMf) são sequenciais. Por meio de um número bem maior de imagens, obtidas ao longo do tempo e em diferentes momentos, é possível montar algo parecido com um filme do cérebro em atividade e, assim, observar sua funcionalidade.
“As imagens revelaram que existe uma diferença nos padrões de atividade em algumas regiões do cérebro, principalmente no hipotálamo, entre indivíduos obesos e magros. Além disso, verificamos que após a perda de peso, os pacientes passaram a apresentar um padrão funcional mais próximo ao dos indivíduos magros”, ressalta Simone van de Sande-Lee. “Nós não sabemos até que ponto essa alteração pode ser revertida porque os pacientes não atingiram um peso semelhante ao dos magros. Nós não sabemos o que aconteceria se eles perdessem mais peso, se a reversão poderia ser completa. Este talvez seja um dos possíveis caminhos a serem seguidos mais adiante”, aponta a autora.
Para avaliar o funcionamento do cérebro durante a captação das imagens, os pacientes foram estimulados com glicose. Logo após a ingestão do nutriente a atividade neuronal cresceu rapidamente em todos os grupos (magros, obesos antes e depois da cirurgia), mas, depois de algum tempo, padrões distintos foram observados.“Nós observamos que a atividade neuronal do obeso, antes da cirurgia, logo cai; a do magro, se mantém estável; e a do obeso, depois da cirurgia, fica entre esses dois padrões. A interpretação mais plausível para esses dados é a de que no período subsequente ao estímulo com glicose, ou seja, um estímulo que mimetiza ou reproduz a alimentação, o indivíduo magro mantém a atividade neuronal, como se ele estivesse com a sensação de saciedade; o obeso antes da cirurgia, perde-a rapidamente, e volta a ter fome num período curto de tempo; e o paciente que perdeu peso, massivamente, apresenta uma atividade intermediária. Ele recupera parcialmente esse controle sobre a saciedade”, descreve Velloso.CitocinasAlém da ressonância magnética funcional, foi utilizada ainda a análise do líquido cefalorraquidiano (LCR), coletado também antes e depois da cirurgia bariátrica, a fim de verificar a concentração de citocinas e outros marcadores de inflamação. As citocinas, que podem ser classificadas como pró-inflamatórias e anti-inflamatórias, são substâncias produzidas pelo sistema imune e têm a função de participar tanto da indução como do controle de um processo inflamatório. “O objetivo inicial da pesquisa era encontrar evidências do processo inflamatório que já havia sido observado em modelos animais, mas em razão dos métodos disponíveis atualmente, não foi possível detectar a presença de citocinas pró-inflamatórias. Mas nós encontramos um aumento de citocinas anti-inflamatórias após a perda de peso, o que sugere que existia inflamação no sistema nervoso central anteriormente”, assinala a pesquisadora Simone van de Sande-Lee. Diabetes Segundo Velloso, a pesquisa realizada por Simone van de Sande-Lee é importante ainda porque abre caminho para novas perspectivas e frentes de análise também em relação ao diabetes. “Sabemos que o hipotálamo também tem um papel central no metabolismo de glicose. Um dos próximos passos seria observar, por exemplo, se há diferenças no padrão de funcionamento do hipotálamo entre pacientes obesos diabéticos e pacientes obesos não diabéticos”, adianta. Dados internacionais demonstram que a principal causa de diabetes no mundo é obesidade. Cerca de 80% das pessoas que têm diabetes tipo 2 desenvolvem a doença em decorrência da obesidade.Um dos principais problemas de saúde pública da atualidade, a obesidade traz consigo, além de repercussões sociais e psicológicas, uma série de outras doenças como hipertensão, aterosclerose, doenças hepáticas e pulmonares, e alguns tipos de câncer, como os de fígado, estômago e esôfago, por exemplo. Para entender um pouco mais sobre este assunto, assista à palestra Obesidade em 3 atos, proferida pelo professor Lício Augusto Velloso no projeto
“Aulas Magistrais” disponível no link no site da Pró-Reitoria de Graduação (PRG) da Unicamp.FONTE: Jornal da UNICAMPhttp://www.unicamp.br/
Assinar:
Postagens (Atom)